Инфаркт умеет маскироваться под аппендицит

Доступным это обследование стало после изобретения электрокардиографа 120 лет назад - 2 ноября 1903 г. Как эволюционировало полезное приспособление, о чем предупреждает кардиограмма и всегда ли можно ей доверять, говорим с кардиологом, кандидатом медицинских наук Анной Кореневич.
Работа электрокардиографа основана на принципе регистрации электрических импульсов, возникающих при работе сердца.
- Прежде всего по кардиограмме определяют нарушения сердечного ритма и проводимости, что может говорить об ишемической болезни, патологии миокарда, врожденных пороках и других проблемах, - объясняет Анна Кореневич. - В большинстве случаев на ЭКГ диагностируется и острый инфаркт. Однако не всегда похожие на инфаркт изменения, отображенные на кардиограмме, говорят о том, что он есть. И наоборот: бывает, очаг поражения располагается в такой зоне, где один импульс накладывается на другой, и изменения в расшифровке не отмечаются. Инфаркт может быть не виден на ЭКГ в первые часы развития. Не выявляется при некоторых нарушениях проводимости импульса. Наверняка все слышали о случаях, когда пациенту сделали кардиограмму, не увидели серьезных отклонений, а человек через час умер. К сожалению, от этого никто не застрахован. Поэтому важно не только читать данные ЭКГ, но и оценивать состояние пациента в целом. Тактика такая: если есть признаки, похожие на инфаркт, но он не подтверждается на ЭКГ, человека наблюдают и лечат как при инфаркте, пока остальные обследования не помогут подтвердить или опровергнуть этот диагноз.
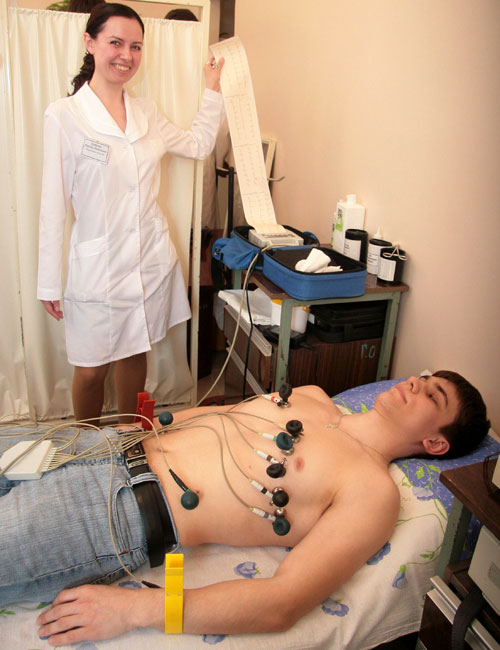
ЭКГ - информативный метод первичной диагностики, но не единственный, и сегодня только на эти данные никто не опирается. Особенно, если у пациента есть головокружение, обмороки, одышка, неоднократно возникающая внезапная слабость, потливость, не связанное с физическими нагрузками учащенное сердцебиение, снижение артериального давления. Кстати, всех пугает гипертония. На самом деле ситуация, когда рабочее давление резко падает, более опасна. Этому всегда есть причина - инфаркт, нарушение сердечного ритма, желудочно-кишечные кровотечения. В таких случаях человеку нужно обеспечить покой и как можно быстрее вызывать скорую.
Нередко наблюдается приступообразное нарушение сердечного ритма: оно длится 5 - 15 минут. Пока медики ехали, ритм уже нормальный, и на ЭКГ ничего нет - она регистрирует только то, что происходит здесь и сейчас. Чтобы посмотреть изменения в динамике, делают суточный мониторинг. Результаты обследования нужно сохранять, чтобы была возможность сравнить.
Еще один недостаток кардиограммы - снятие показаний происходит в состоянии покоя. Но сбои в работе сердца чаще случаются, когда мы двигаемся. Чтобы выявить нарушения, ЭКГ правильнее записывать при небольшой физической нагрузке или сразу после нее.
Данные ЭКГ позволяют оценить риск развития внезапной смерти. Ее основные причины - все тот же инфаркт миокарда и самый опасный тип аритмии - желудочковая тахикардия. Специалист опытным взглядом может определить удлинение определенных интервалов и другие признаки, указывающие на возможную патологию.

Тревожно в груди
Когда случилась беда с Юрием Шатуновым и появилась видео, где друзья ведут его под руки, меня спрашивали: а у него точно был инфаркт - вот ведь на видео он сам идет, пусть и с поддержкой. К сожалению, Юрия действительно сразил инфаркт.
Некоторые пациенты переносят инфаркт на ногах, подчас не зная об этом. Кардиограмма может зафиксировать изменения в мышечной ткани сердца. Но иногда их не видно, и мы по ряду других признаков понимаем, что инфаркт был. Без лечения приступ может повториться. И это крайне опасно.
К слову, многим кажется, что инфаркт - это всегда резкая боль. Но так чаще всего проявляет себя защемление нерва. При инфаркте же люди жалуются на сильную слабость, ощущение жжения или тяжести в груди. Боль может отдавать в нижнюю челюсть, в руки. Иногда появляются изжога, рвота, неприятные ощущения в желудке, которые принимают за отравление. Поэтому в хирургии есть правило: если человек жалуется, что у него что-то в животе, обязательно снимают кардиограмму. Бывает, пациента с приступом аппендицита привозят на операцию, а в процессе выясняется, что у него инфаркт.

Совсем ручные
Использовать домашние портативные ЭКГ-аппараты врачи советуют, когда, например, очень сложно зафиксировать аритмию. Электрический сигнал они регистрируют всего с двух пальцев, и эти данные пациент отправляет доктору. Такое исследование не заменит ЭКГ в клинике, где используют многочисленные датчики.
Гаджеты с функцией ЭКГ тоже не очень информативны. Допустим, на экране предупреждение: острое повреждение сердечной мышцы. Маловероятно, что это так: точный диагноз можно установить лишь после детального обследования. Впрочем, если такой сигнал сподвигнет оперативно показаться врачу, смысл в гаджетах, наверное, есть.
Половая слабость сердца
У мужчин моложе 55 лет, имеющих проблемы с потенцией, риск умереть от острого инфаркта в 50 раз выше, чем у их сверстников, не знающих проблем в интимной жизни. Дело в том, что причина как половой слабости, так и инфарктов - нарушение кровоснабжения. Осечки в постели появляются за три-четыре года до сердечного заболевания. К чему это мы? А к тому: не ленитесь обследоваться, чтобы держать ситуацию под контролем.
Кстати
- Российские ученые разработали аппарат для ЭКГ с искусственным интеллектом. Точность - 90 процентов.
- Если ничто не беспокоит, делать ЭКГ достаточно раз в год. Но лучше после 35 лет проходить полный кардио-чекап: кардиограмма, анализ крови на сахар и холестерин, УЗИ сосудов шеи, тест на тромбозы. И стоит обязательно пересмотреть образ жизни. Питание без излишеств, движение, полноценный сон, секс, отказ от вредных привычек, отсутствие стрессов - самая правильная профилактика заболеваний сердца.
Поймать волну
Наше сердце во время работы производит электричество - это ученые поняли в XIX в. Начались попытки записать ритм.
- 1872. Французский физик Габриэль Липман сделал электрокардиограмму с использованием ртутного термометра.
- 1887. Английский физиолог Август Уоллер изобрел первый электрокардиограф: прикрепил фотопленку к игрушечному поезду, что позволило регистрировать результат в реальном времени.
- 1897. Французский инженер Клемен Адер изобрел струнный гальванометр.
- 1903. Нидерландский физик Виллем Эйнтховен сконструировал электрокардиограф для практического применения. Он весил более 100 кг.
- 1909. В России вышла первая отечественная книга по ЭКГ. Автор - физиолог Александр Самойлов.
- 1911. На III cъезде терапевтов Владимир Зеленин преподносит ЭКГ как главный инструмент клинициста. Начало внедрения метода в России.
- 1927. Компания General Electric выпустила портативное устройство, производящее электрокардиограммы без использования струнного гальванометра.
- 1937. Японский врач Таро Такеми изобрел новый портативный электрокардиограф.
- 1952. Эксперты ВОЗ принимают стандарт записи и расшифровки ЭКГ.
- 1959. Американский биофизик Норман Джеффри Холтер создает электрокардиограф в виде чемодана весом всего 2 кг.
- XXI в. Современные устройства оснащены памятью, в которой хранятся данные о работе сердца. Они могут мгновенно проанализировать информацию и поставить предварительный диагноз.


